中国女性常见HPV感染型别分布特点
世界卫生组织(WHO)调查结果显示,99.9%的宫颈癌患者中可以检测到HPV感染。流行病学和基础研究已证实人乳头状瘤病毒(human papillomavirus,HPV)感染是宫颈上皮内瘤变(cervical intraepithelial neoplasia,CIN)和宫颈癌的主要病因。HPV亚型有100余种亚型,依据其致病性不同, 将HPV分为高危型、低危型和中间型,不同HPV亚型的感染分布及其致病性和后果存有差异。尽管HPVl6、18等重要型别在地理区域的分布上存在一致性,但在世界不同地区仍存在各自的优势HPV型别。2014年WHO中国流行病学研究统计数据显示,除HPV16、18型别外,我国常见感染型别还包括58、52、33,这五种HPV高危型别能引发93%的宫颈癌。明确我国常见HPV感染型别及分布特点,制定适合国情的准确的宫颈癌筛查策略,选择高效的HPV检测方案,指导宫颈癌的预防以及相关疫苗的研发与使用。
1. 我国宫颈癌发生现状
全球宫颈癌患者每年新增52万人,死亡26.6万人。在我国,宫颈癌是25~44岁女性发病率第二高的恶性肿瘤,根据中国国家癌症中心公布的最新数据估计,2015年我国子宫颈癌新发病例约为98900例,死亡病例约为30500例,严重威胁着妇女健康,近年来宫颈癌病人数目逐年上升并呈年轻化的趋势。
2. 中国女性前十大HPV感染型别分析
2.1 正常细胞学女性HPV感染率
HPV感染非常普遍,细胞学正常的女性通常也能检测到HPV阳性。截止至2014年44份研究,总人数超过28万的统计数据发现,细胞学正常的中国女性人群HPV感染率约为15%,25岁健康女性HPV感染率超过10%,35岁至54岁间是HPV感染率最高约为15%,之后感染率随年龄下降。
2.2 中国女性最常见HPV型别分布
大量流行病学研究表明,HPV感染型别分布有明显地域性,与国际流行病学统计数据相比,我国的统计数据有明显差异。1996年由中国医学科学院肿瘤研究所牵头在全国14个省、市、自治区宫颈癌HPV感染型别的调查结果显示,HPV总感染率53.5%,其中以HPV16(31.9%)和HPV58(7.6%)为最高,并呈现北方以16型为主、南方长江中下游地区以58型为主的地区分布特征。在2015年首届CSCCP会议上,乔友林教授和马丁教授中国宫颈癌流行病学的研究结果显示:中国各地区HPV感染型别无显著差异,最常见型别是16、18、58、52、33等。
世界卫生组织2014年中国调查报告显示,正常细胞学、低度宫颈内瘤变,高度宫颈内瘤变以及宫颈癌中前十大主要的HPV感染型别,16、18、58、52和33(如下图)在不同病变程度中是最常见的前5种高危HPV型别。
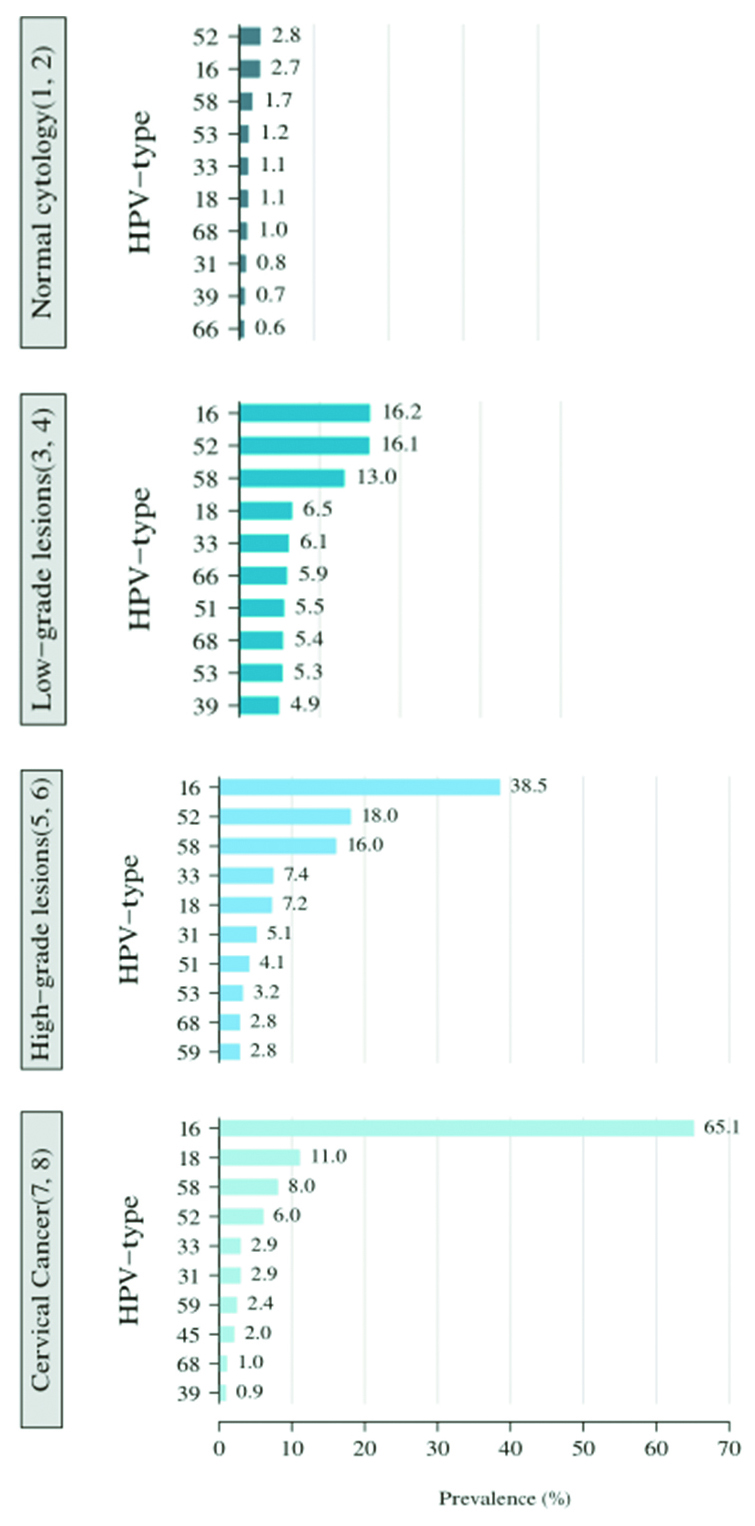
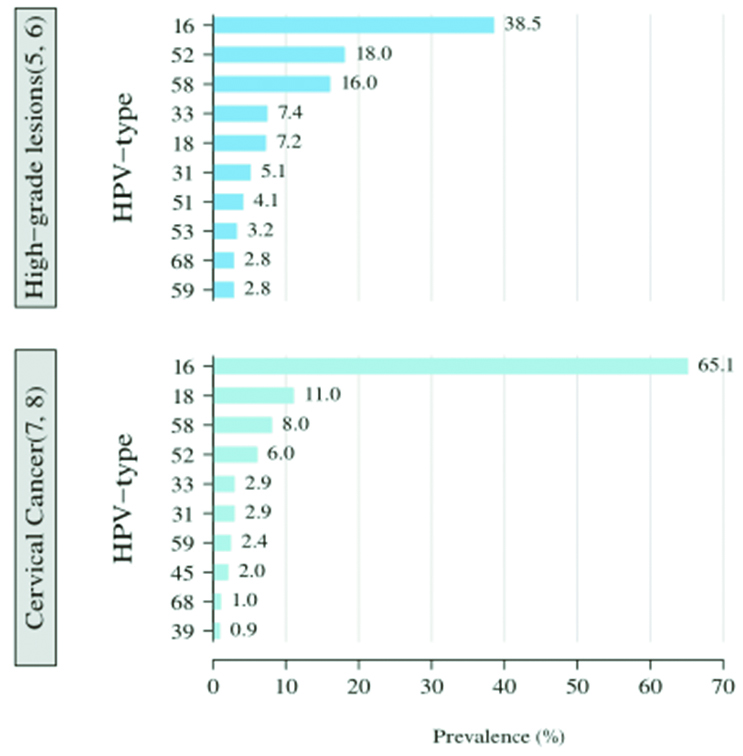
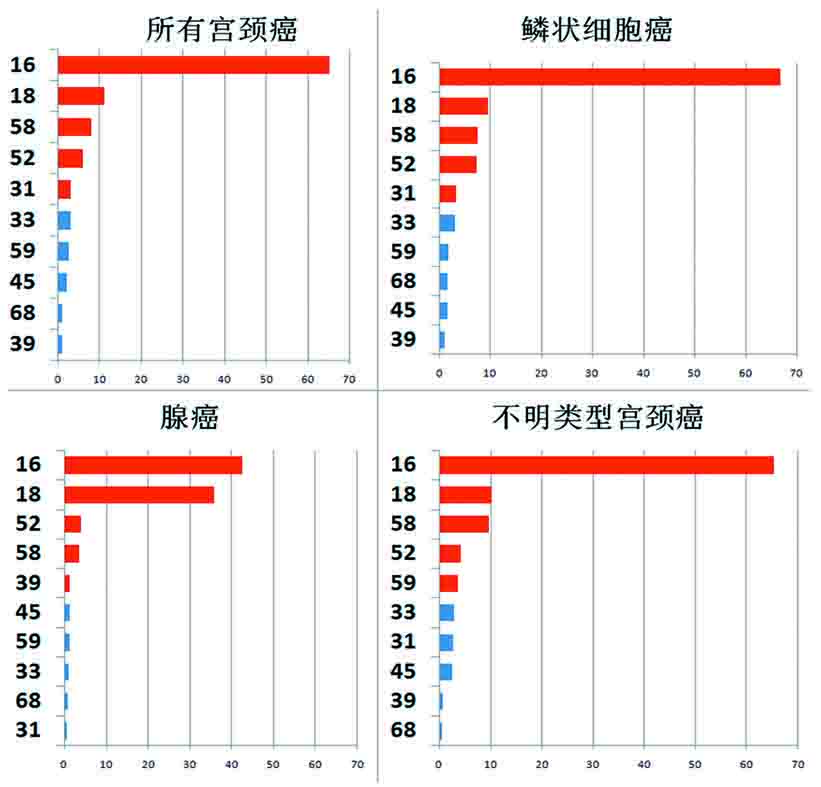
2.3 中国不同类型宫颈癌中前10大HPV型别
浸润性宫颈癌可根据病理组织形态不同分为鳞癌、腺癌及类型不明。其中鳞癌发病率最高,占所有宫颈癌的70%,腺癌仅占20%左右,但是低分化腺癌恶性程度很高,转移快,死亡率高,多见于年轻女性。中国不同类型宫颈癌中HPV感染和型别分布都不一样。其中HPV16在宫颈癌和宫颈鳞癌及类型不明宫颈肿瘤中感染率都非常高,占比超过65%。但在宫颈腺癌中HPV18感染率显著上升为35.7%,与HPV16感染率(42.6%)相差不大。下图是在中国不同类型宫颈癌中HPV感染率和型别分布情况。
3. 中国宫颈癌筛查方案的选择
不同国家宫颈癌筛查策略不同。有些国家宫颈癌筛查以人口为基础,每位目标女性都会做筛查。还有一种是选择性筛查,参与筛查的人群主要依赖个人对筛查的认知和健康卫生方面的政策引导。2007年中国宫颈癌防治工程启动,2008年,宫颈癌筛查纳入国家医改、重大公共卫生项目,2009年及2012年中国卫生部启动了二轮的两癌筛查计划,在为期两个三年的时间里分别对1000多万名和5000万农村妇女进行了大规模的免费宫颈癌筛查,目前正在逐年扩大直至覆盖全国农村妇女。考虑到我国地区经济发展的不平衡以及筛查技术的可及性和可行性,肉眼观察(VIA)、细胞学检查、人乳头瘤病毒(HPV)检测,这三种常用筛查方法均被采用作为我国妇女宫颈癌筛查的手段。
肉眼筛查(VIA/VILI)包括醋酸染色/复方碘染色后肉眼观察,仅限于医疗资源匮乏、无宫颈脱落细胞检查条件的地区应用,价格低廉,操作容易培训,但是其结果解读比较困难。根据近期一项荟萃分析发现VIA对CIN2+的检出率在41%-92%之间,特异性为49%-98%,其结果判读强烈依赖操作人员的经验,不适合大规模的推广。
细胞学检测包括传统的巴氏涂片和TCT,是2012版宫颈癌筛查指南推荐的初筛方法,主要针对临床症状期或早期以及癌症相关期的检测,无法预测患宫颈癌的风险,且对CIN3+的检出率只有50-60%。过分强调细胞学的特异性,会使筛查工作堕入美国式怪圈:检测越来越多,查出的越来越少,成本却越来越高。此外,该方法要求高度专业化的实验室、高质量标本和训练有素的专业病理学家,质控不易控制;表面看人均筛查费用不高,但由于有效性低,实际造成了公共资源极大浪费,也不适用于大规模的农村妇女筛查。
HPV检测是指采用分子生物学的技术手段对HPV病毒DNA进行检测。在中国HPV和宫颈癌筛查策略研讨会中,郎景和教授指出中国人口众多,缺乏有力的细胞学阅片体系,因此对于以人群为基础的筛查,HPV检测更适用于一线初筛。HPV检测只要经过简单培训,没有实验经验的卫生工作者也能快速准确掌握,因其极高的阴性预测值、敏感性好、重复性好,客观且容易质控,非常适合大规模农村妇女的宫颈癌筛查。2015年ASCCP/SGO中期指南明确指出HPV-DNA 检测可用于宫颈癌的一线初筛。我国在第二轮的宫颈癌筛查中确定有一部分的妇女宫颈癌筛查转变为HPV筛查,这种方法的引用是我国宫颈癌筛查项目的进步。现在有充足的证据表明:HPV NDA检测可作为子宫颈癌的初筛手段,显著降低了宫颈癌的发生率和死亡率。
WHO/ICRA已确认14种高危HPV型别能够引起99%以上的宫颈癌,但与国外HPV16和18为最主要感染型别不同,中国具有自己的HPV感染流行病学特点:2014年WHO调查结果显示HPV16、18、58、52、33是中国女性HPV感染最常见的五位型别。因此除16、18型外,在后续处理中建议将33,52,58这三种高危型HPV也纳入高度重视的范围。透景高危型HPV 5+9检测产品,采用通用的实时荧光PCR技术平台,对引起93%宫颈癌的前五种高危亚型具体分型,一次检测,六个结果,是符合中国流行病学特点的、更加精准的分层管理及宫颈癌筛查方案,对宫颈癌的预防以及疫苗的研发具有积极的指导意义。
上海透景生命科技股份有限公司 供稿




