使用亚叶酸、氟尿嘧啶以及奥沙利铂 (联合或不联合西妥昔单抗) 治疗的III期结肠癌患者中BRAF和KRAS突变的预后影响
PETACC-8试验的事后分析
重要性
BRAF和KRAS突变在结肠癌患者进行切除术后接受亚叶酸、氟尿嘧啶和奥沙利铂(FOLFOX)辅助化疗时的预后价值是存在争议的,这很有可能是缺乏错配修复分层导致的结果。
目 的
该研究目的是为了检验使用辅助FOLFOX联合或不联合西妥昔单抗的方法治疗的III期结肠癌患者中BRAF和KRAS对预后的影响。
设计、背景和参与者
此次研究包括已经切除瘤块的III期结肠癌患者,这些患者参与了2005年12月至2009年11月的PETACC-8阶段III随机试验。前瞻性地测量了参与PETAAC-8试验的2559名患者身上采集的瘤块的错配修复、BRAF V600E和KRAS外显子2突变状态。2015年4月,对这些数据进行了分析。
干 预
III期结肠癌患者在切除术后随机接受6个月的FOLFOX或者FOLFOX4联合西妥昔单抗疗法的治疗。
主要的结局和测量
使用Cox比例风险模型分析了这些生物标志物与无病存活(DFS)以及总存活(OS)之间的关系。对多变量模型进行了协变量调整(协变量包括:年龄、性别、肿瘤分级、T/N阶段、肿瘤位置、东方合作肿瘤组织性能状态)。
结 果
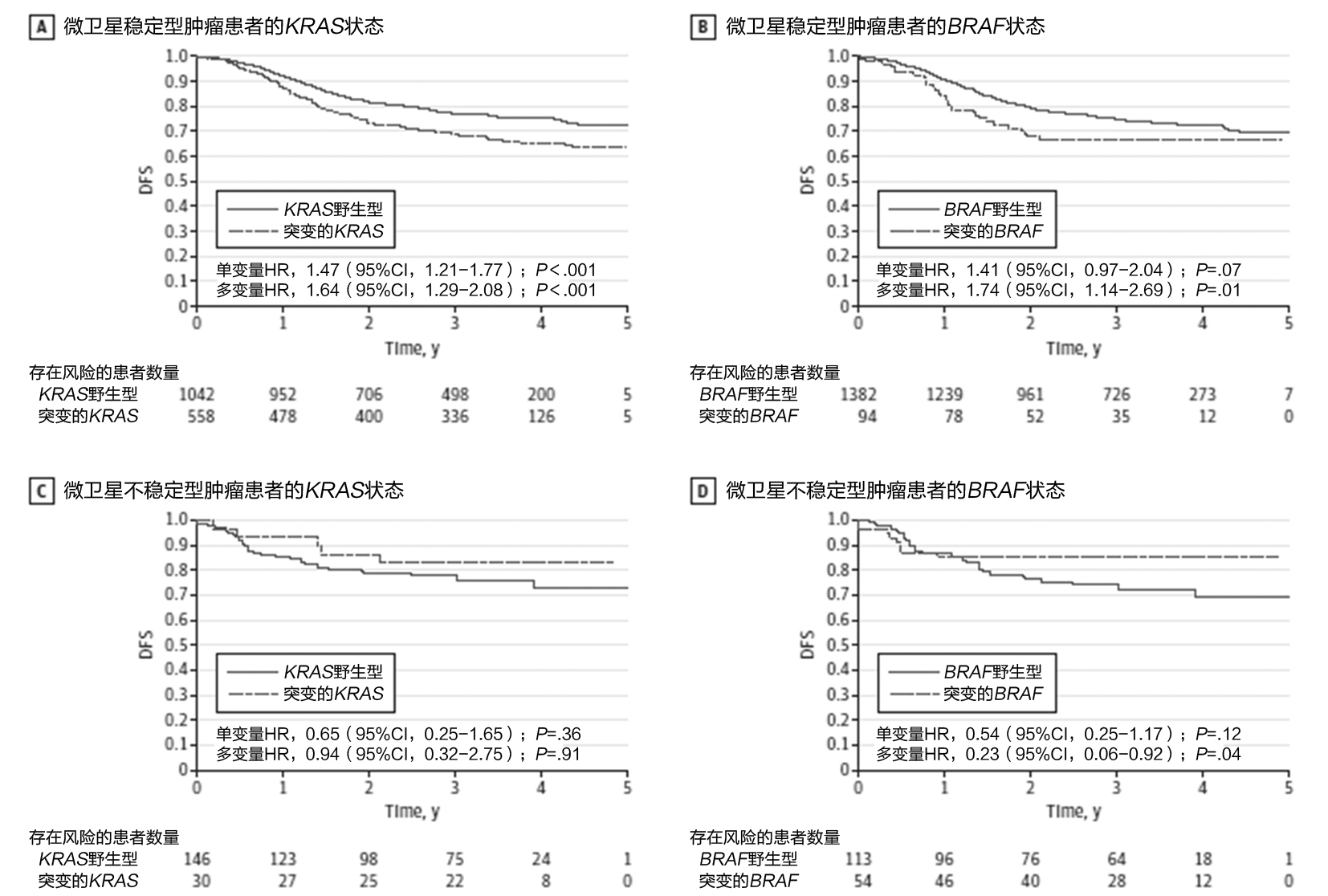
分别测量了参与PETACC-8试验的2559名患者(女性占42.9%;中值[范围]年龄60.0[19.0-75.0]岁)的微卫星不稳定性(MSI)表型、KRAS和BRAF V600E,分别为病例的9.9%(177/1791),33.1%(588/1776)和9.0%(148/1643)。在多变量分析中,MSI(DFS的风险比[HR]:1.10[95%CI,0.73-1.64],P=.67;OS的HR:1.02[95%CI,0.61-1.69],P=.94)和BRAF V600E突变(DFS的HR:1.22[95%CI,0.81-1.85],P=.34;OS的HR:1.13[95%CI,0.64-2.00],P=.66)不具有预后影响,但是KRAS突变显著与较短的DFS(HR,1.55[95%CI,1.23-1.95];P<.001)和OS(HR,1.56 [95%CI,1.12-2.15];P=.008)有关。患有微卫星稳定型肿瘤的患者中,KRAS(DFS的HR:1.64[95%CI,1.29-2.08],P<.001;OS的HR:1.71[95%CI,1.21-2.41],P=.002)和BRAF V600E(DFS的HR:1.74[95%CI,1.14-2.69],P=.01;OS的HR:1.84[95%CI,1.01-3.36],P=.046)突变都独立与较差的临床结局有关。在患有MSI肿瘤的患者中,KRAS状态不具有预后影响,但是BRAF V600E突变与显著较长的DFS有关(HR,0.23[95%CI,0.06-0.92];P=.04)但与较长OS (HR,0.19[95%CI,0.03-1.24];P=.08)无关。
结论和相关性
BRAF V600E和KRAS突变显著与患有微卫星稳定型肿瘤患者较短的DFS和OS有关,与罹患MSI肿瘤患者较短的DFS和OS无关。未来的辅助治疗环境的试验将不得不考虑错配修复、BRAF和KRAS状态的分层。
结肠直肠癌(CRC)是世界上第三大常见癌症,每年导致60多万人死亡。疾病所处阶段仍然具有最强大的预后价值,而且是治疗的决定因素。大部分新诊断的CRC患者如果没有发生转移,可以单独通过手术或结合辅助化疗治愈CRC。但是,CRC存在独立于疾病阶段这一因素以外的重大预后变异性,如肿瘤特征。CRC在生物学上是一种多相性疾病,可以通过2种已知的途径在在结肠内发展为癌症,包括染色体不稳定性以及较为罕见的微卫星不稳定性(MSI),大约15%的病例会发生微卫星不稳定性。引起微卫星DNA区域插入和/或缺失突变累积的有缺陷的MMR会导致微卫星不稳定性。MMR基因种系突变的遗传(MLH1、MSH2、MSH6、PMS2)可能导致有缺陷的MMR,引起Lynch综合征,或者更常见的是MLH1的外遗传失活导致有缺陷的MMR,这与特异癌症基因启动区的超甲基化有关,这是一种被称为CpG岛甲基化表型(CIMP)的情况。零星的MSI CRC治疗通过BRAF活化体壁V600E突变(BRAF V600E)聚集,这种情况不会发生在与Lynch综合征相关的MSI肿瘤中。BRAF V600E突变在CRC中的总体出现频率接近10%,并与KRAS突变互相排斥,而KRAS突变的会在40%至45%的病例中出现。
尽管KRAS突变能够预测转移的CRC中肿瘤对表皮生长因子抑制剂的耐药性,但是BRAF V600E现在作为转移CRC背景下较差预后的标志物,这些突变在非转移CRC中的预后影响存在争议。一些研究中KRAS突变与疾病的复发和较差的OS有关,有证据表明这种相关性取决于肿瘤的位置。一致的证据表明BRAF V600E突变与复发后较差的结局有关,但是需要进一步阐明BRAF V600E突变对辅助治疗背景下患者疾病复发的影响。大多数研究显示在早期阶段,MSI表型与较长的存活期有关,但是在肿瘤III期阶段这种相关性存在争议。现阶段缺乏联合使用亚叶酸、氟尿嘧啶治疗的患者和奥沙利铂(FOLFOX)治疗标准的数据。
实际公布数据通常会混杂前瞻性和回顾性研究、结肠和直肠癌、I期和III期以及接受和未接受辅助疗法的患者,这个事实阻碍了这些生物标志物的预后评估;而且,肿瘤中所有这些生物分子标志物(MSI、KRAS、BRAF)共同分析的结果通常不一致。实际上,由于MMR状态不同,KRAS和BRAF V600E突变的频率不同,很可能会削弱通过对这些突变进行干预进而影响临床预后这一方法的效果。因此,我们根据MMR、KRAS和BRAF状态检验DFS和OS,检测了参加PETACC-8随机临床试验中单独使用辅助FOLFOX化疗或联合使用FOLFOX和西妥昔单抗方法的患者的III期结肠癌标本。我们还根据MMR状态检验了KRAS和 BRAF V600E突变的预后价值。
关键点 问 题 KRAS和BRAF突变在接受结肠癌切除术并已经使用联合亚叶酸和氟尿嘧啶疗法以及奥沙利铂(FOLFOX)辅助化疗患者中的预后价值。 发 现 参加PETACC-8阶段III随机试验的III期结肠癌患者的事后分析发现在患有微卫星稳定型肿瘤的患者中,KRAS和BRAF V600E突变都独立与较短的DFS和OS有关。患有微卫星不稳定型肿瘤的患者中,KRAS状态没有预后价值,但是BRAF V600E突变与显著较长的DFS有关,但与较长的OS无关。 意 义 未来的辅助试验应该强制执行微卫星、KRAS和BRAF V600E状态评估进行适当分层,并且必须在日常实践中进行讨论。 |
方 法
研究人群
此次研究包括所有参与PETACC-8阶段III随机试验中签署了知情同意书且切除肿瘤瘤块的III期(所有T、N1或N2、MO)结肠腺癌患者。参与此次试验的患者随机接受6个月的FOLFOX4:第一天85mg/m2奥沙利铂(2-小时输注),亚叶酸200mg/m2,随后是氟尿嘧啶400mg/m2和连续2天22-小时连续输注600mg/m2氟尿嘧啶,或使用FOLFOX联合西妥昔单抗的方法。2005年12月至2009年11月,PETACC-8包括2559名患者,2008年6月,通过限制肿瘤表现野生型KRAS的患者对患者人群进行了修正。在修正前的2096名患者中,1881(90%)回顾性地筛查了KRAS突变。PETACC-8试验的研究方法和转化数据研究整合获得伦理学批准,证明与单独使用FOLFOX4的存在KRAS外显子2野生型且进行III期结肠癌切除的患者相比,增加西妥昔单抗不会延长DFS。
qMMR状态的测定
使用免疫组织化学分析(IHC)或IHC不确定时使用MSI试验测定MMR肿瘤状态。通过IHC或MSI试验出现高水平肿瘤DNA MSI将微卫星不稳定性表型肿瘤定义为出现1种或多种MMR蛋白表达缺失。通过IHC中出现正常MMR表达或MSS或MSI试验中出现低水平MSI状态定义微卫星稳定型(MSS)表型肿瘤。
免疫组织化学分析
在组织芯片上使用IHC分析MMR蛋白(MLH1、MSH2、MSH6、PMS2)的表达。对MLH1(clone G168-728,稀释1:100;BD Pharmingen)、MSH2(clone FE11,稀释1:100;Oncogene Research Products),MSH6(clone 44,稀释1:100;BD Pharmingen)和PMS2(clone A16-4,稀释:100;BD Pharmingen)使用主要单克隆抗体。MMR蛋白缺失定义为赘生性细胞缺乏细胞和染色,但是淋巴球和正常临近结肠上皮细胞有细胞核染色。
MSI试验
使用5种单型单核苷酸标志物(BAT-25、BAT-26、NR-21、NR-24和NR-27)对来自福尔马林固定石蜡包埋(FFPE)肿瘤组织的DNA进行MSI分析。至少存在3种不稳定标志物的标本评为高度不稳定,存在低于3种不稳定标志物的标本评为稳定。
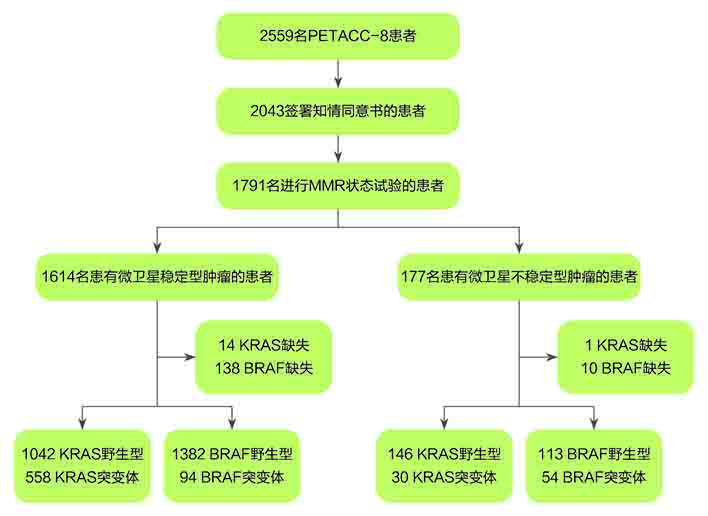
图1、PETACC-8试验评估MMR、KRAS和BRAF状态预后影响的分子研究流程图
BRAF和KRAS基因突变
使用QIAamp DNA Mini试剂盒(Qiagen)检测FFPE组织提取的基因组DNA测定BRAF和KRAS突变状态。集中进行分子分析,对试验修正前的患者执行回顾性试验,对所有其他患者执行前瞻性试验。使用TaqMan探针(Applied Biosystems)基于实时聚合酶链反应检测7种KRAS外显子2突变和BRAF V600E热点外显子15突变(c.1799T>A/p. V600E)。确认每个试验检测10%的突变等位基因。
统计分析
研究者在不了解患者结局的情况下分析生物标志物状态,接着将存活期的数据传送到数据中心。DFS定义为随机试验和本地或转移复发、第二次结肠诊断或肿瘤切除或死亡中任意最先出现的事件之间的时间。OS是随机试验与任意原因导致的死亡之间的时间。为了比较基线特征,使用X2检验分析分类的结局,使用标准参数或非参数检验分析连续结局。连续变量以四分位差形式的平均值(SD)和中值的方式呈现。
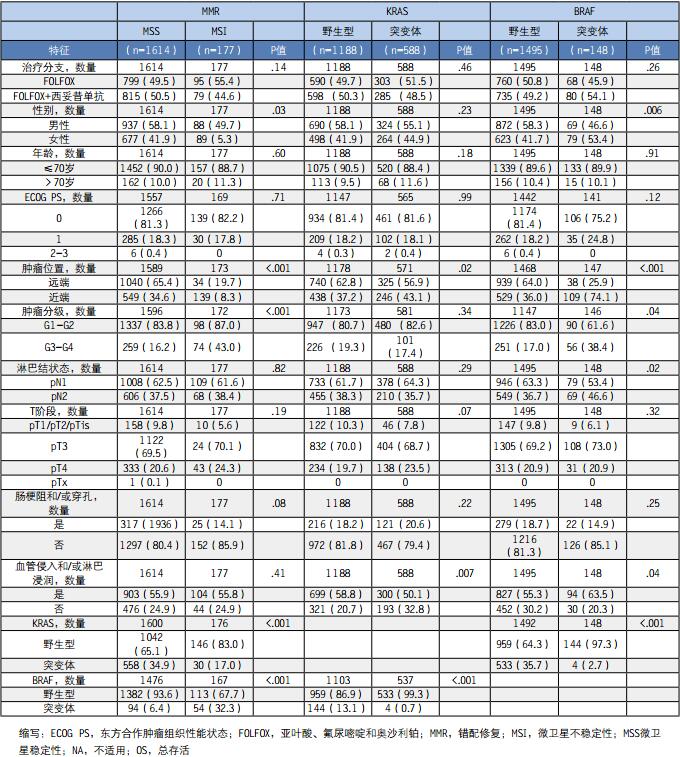
表1、现有研究人群基于MMR、KRAS和BRAF状态的的临床和病理学特征状态,数量(%)
使用Kaplan-Meier方法评估DFS和OS曲线。使用不分层对数秩检验分析患者分组间的不同点。由于2个治疗分支的效价分析没有区别,因此将2个治疗分支的患者相结合。使用不分层的Cox回归模型评估候选预后因素的HR,95%置信区间和P值。使用分层因素(淋巴结分类、T阶段、梗阻或穿孔状态)、性别、年龄和东方合作肿瘤组织性能状态、肿瘤分级、原发肿瘤位置、血管侵入或淋巴浸润(VELI)以及MMR、KRAS和BRAF状态调整多变量分析。
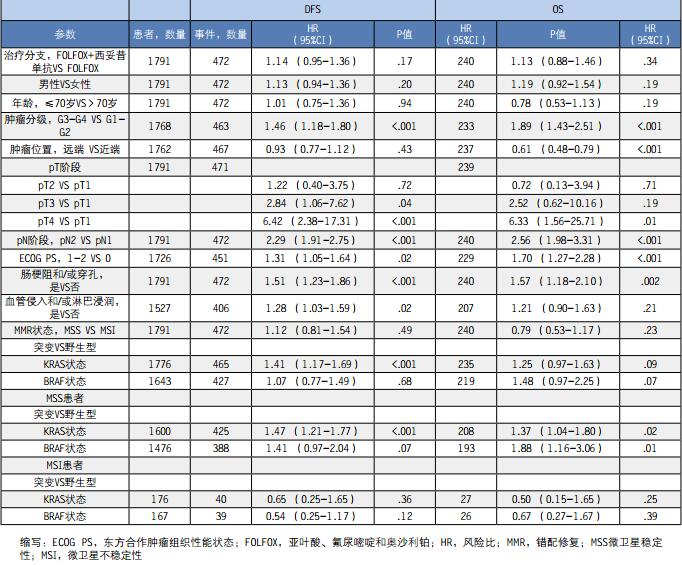
表2、DFS和OS的单变量Cox比例风险回归模型
使用5%的双侧显著水平执行分析。对未调整的结果进行多重比较。使用SAS统计软件包 9.4版执行所有统计分析。
结 果
患者
在2559名参与PETACC-8阶段III试验的患者中,2043名患者签署了生物学知情同意书,包括1791名能提供FFPE标本且MMR状态分析无技术故障的患者。由于存在技术问题(材料不足或试验故障),148名(8.3%)和15名(0.8%)的患者分别从BRAF V600E和KRAS外显子2突变分析中排除(图1)。
研究人群的特征详见表1。现有研究人群和整个PETACC-8试验人群在性别(男性,52.7%vs.57.1%),年龄(≤70岁,89.8%vs.89.4%),以及其他临床特点和病理学特征方面没有观测到显著差异。在目前的研究人群中,MSI表型和KRAS以及BRAF V600E突变的检测数量分别占中病例数的9.9%(177/1791),33.1%(588/1776)和9.0(148/1643)(图1)。
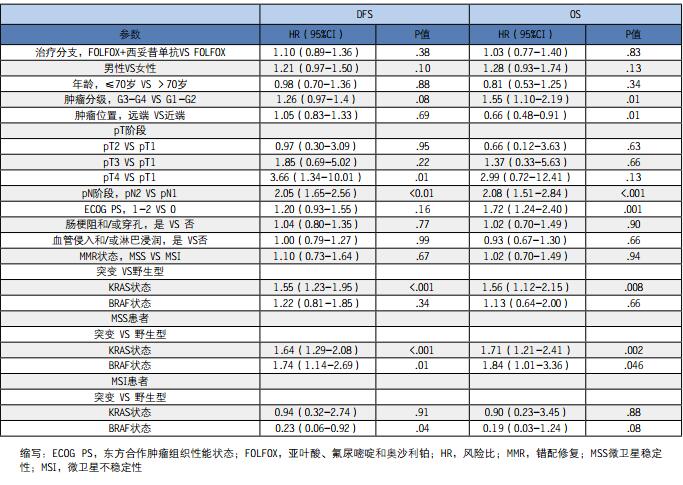
表3、DFS和OS的多变量Cox比例风险回归模型
在1791名检测过MMR状态的患者中,使用IHC试验检测全部肿瘤,由于IHC结果不确定,还使用MSI试验检测了105个病例。在177个存在MIS表型的肿瘤中,130个(73.4%)存在MLH1蛋白表达缺失;23个(13.0%)存在MSH2表达缺失;6个(3.4%)存在MSH6表达缺失;12个(6.8%)存在PMS2表达缺失。其余的6个MSI肿瘤IHC试验的结果不确定,但是MSI试验呈阳性。和预期一致,与MSS表型相比,MSI表型显著与近端肿瘤、高肿瘤分类和女性相关(表1)。突变VS非突变KRAS肿瘤显著与近端和VELI-阳性状态有关,但是突变VS非突变BRAF肿瘤显著与女性、近端、较高的N和T阶段、较高的肿瘤分级和VELI-阳性状态有关(表1)。除4名患者外,KRAS和BRAF V600E突变是相互排斥的(表1)。即使是CRC,KRAS和BRAF V600E突变同时出现也是极其罕见的,先前的报告称这个事件的出现频率大约为0.2%,这和我们的结果一致。与存在MSI肿瘤的患者(17%)相比,存在MSS肿瘤的患者(34%)KRAS突变出现的概率较高。相反,与存在MSS肿瘤的患者(6.4%)相比,存在MSI肿瘤的患者(32.3%)BRAF V600E突变出现的概率较高(表1)。
表3、DFS和OS的多变量Cox比例风险回归模型
总人群中的预后因素
总体中值随访时间为3.52年(95%CI,3.46-3.64年),期间较高的T和N阶段独立与较短的DFS有关,但是远端肿瘤、较高的N阶段和较高的肿瘤分级独立与较短的OS有关(表2和表3)。在生物标志物分析中,治疗和MMR状态在DFS和OS方面没有相互作用,但是BRAF V600E和KRAS突变以及MMR状态在DFS和OS方面出现了相互作用。不仅如此,治疗(FOLFOX vs.FOLFOX+西妥昔单抗)和KRAS状态在DFS(P=.82)和OS(P=.73)方面没有相互作用,在患有突变的KRAS肿瘤的患者中,经过管理的治疗既不会显著影响DFS(HR, 0.88 [95% CI,0.66-1.16];P=.36)也不会显著影响OS(HR,0.98 [95%CI,0.66-1.45];P=.91)。
图2、根据错配修复、KRAS和BRAF的DFS Kaplan-Meier曲线
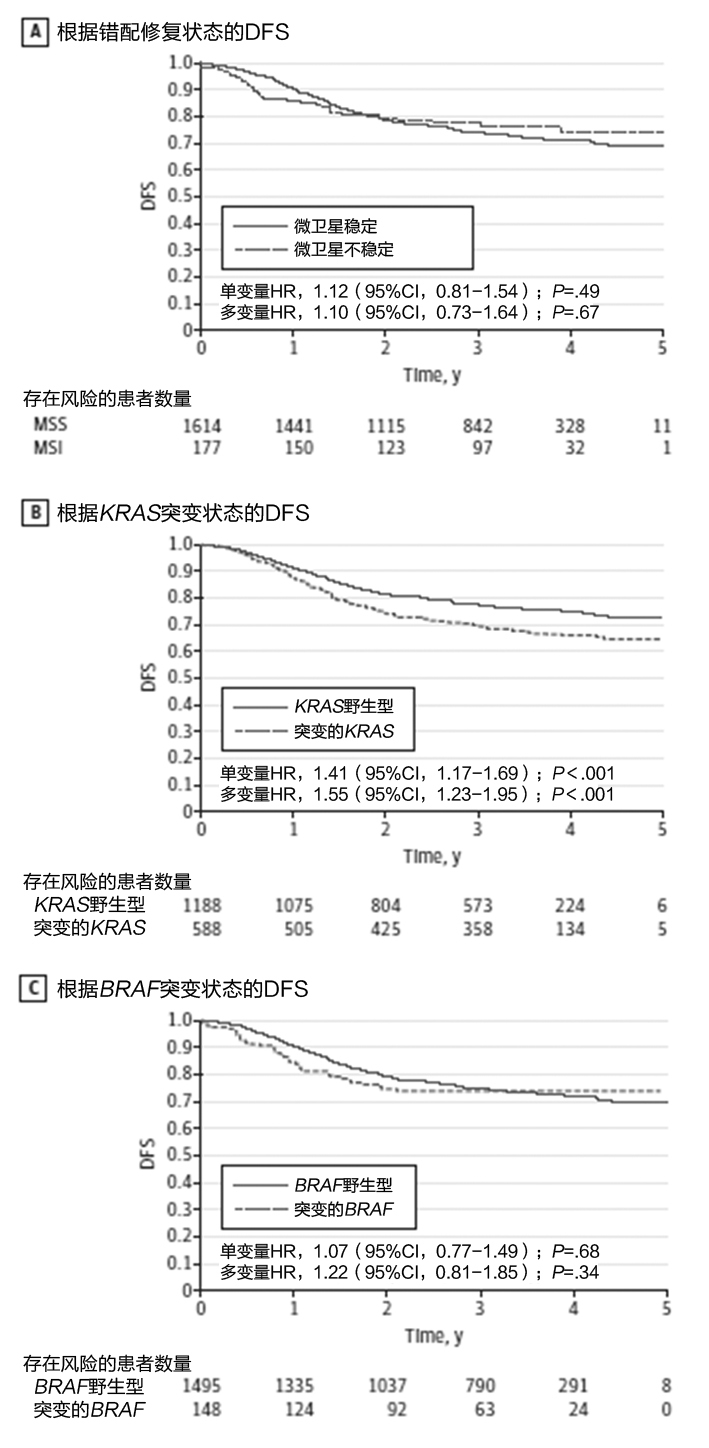
图3、微卫星稳定型和微卫星不稳定型肿瘤患者中KRAS和BRAF状态对DFS的影响
存在MSI和MSS肿瘤患者的3年DFS率分别为77.9%和73.9%(图2A)。在多变量分析中,MSI表型显著与DFS(HR,1.10[95%CI,0.73-1.64];P=.67)或OS(HR,1.02[95% CI,0.61-1.69];P=.94)无关。
患有突变vs.野生型KRAS肿瘤的患者中,3年DFS率分别为69.4% vs.77.1%(图2B)。患有突变vs.野生型BRAF肿瘤的患者中,3年DFS率分别为73.8%vs.74.7%(图2C)。在多变量分析中,KRAS突变显著与较短和DFS(HR,1.55[95% CI,1.23-1.95] P<.001)和较短的OS(HR,1.56[95% CI,1.12-2.15];P=.008)有关,但是BRAF V600E不能影响结局(表2和表3)。
KRAS和BRAF V600E突变对MSS肿瘤患者的预后影响
存在突变和野生型KRAS肿瘤的MSS患者的3年DFS率分别为68.7和77.1%。在多变量分析中,存在突变VS野生型KRAS肿瘤的MSS患者DFS(HR,1.64[95%CI,1.29-2.08];P<.001))和OS(HR,1.71[95%CI,1.21-2.41];P=.002))显著较短(表3)。BRAF V600E突变也观测到了类似的负面影响。存在突变和野生BRAF肿瘤的MSS患者的3年DFS率分别为67.0%和74.7%(图3B)。在多变量分析中,MSS肿瘤患者的BRAF V600E突变仍然显著与较短的DFS(HR,1.74[95%CI,1.14-2.69];P=.01))和较短的OS((HR,1.84[95% CI,1.01-3.36];P=.046))有关(图3)。
KRAS和BRAF V600E突变对MSI肿瘤患者的预后影响
存在突变和野生KRAS肿瘤的MSI患者的3年DFS率分别为82.8%和77.5%(图3C)。在多变量分析中,MSI肿瘤患者的KRAS状态显著与DFS(HR,0.94[95%CI,0.32-2.74];P=.91)或OS(HR,0.90[95%CI,0.23-3.45];P=.88)无关(表3)。正如在MSS肿瘤患者人群中观测到的那样,BRAF V600E突变再次与MSI肿瘤患者的临床结局有关,但是预后影响则完全相反。实际上,存在突变和野生型BRAF肿瘤的MSI患者的3年DFS率分别为85.2%和74.3%(图3D)。在多变量分析中,暗含BRAF V600E的MSI肿瘤与较长的DFS(HR,0.23[95%CI,0.06-0.92];P=.04)有关但与较长的OS(HR,0.19[95%CI,0.03-1.24];P=.08)无关(表3)。
讨 论
此次研究的目的是测定辅助疗法随机试验中,基于接受FOLFOX联合或不联合西妥昔单抗的方法治疗的III期结肠癌患者的标本确定的MMR、KRAS和BRAF状态的预后价值。我们发现MMR状态不能预测DFS或OS。大部分先前的研究显示MSI表型显示出可观的预后影响,但是其他研究显示患有MSI和MSS肿瘤患者的临床结局没有显著区别。缺乏对BRAF和KRAS状态、肿瘤阶段或辅助治疗方法的调整可能是造成争议的原因。实际上,尽管我们的人群仅由III期结肠癌患者组成,但是研究显示存活期较长的MSI和MSS患者的肿瘤通常是结合和II期和III期肿瘤,可观的预后影响似乎在II期疾病中更为强大。在NCCTG NO147研究中(该研究有何PETACC-8类似的试验设计),对参与该研究的2580名III期结肠癌患者的分析显示MMR状态没有预后价值。不仅如此,体外研究显示奥沙利铂与氟尿嘧啶相反,作用于度易于MMR状态之外的CRC细胞系,这表明MMR状态的临床效果在接受基于FOLFOX辅助化疗的患者中大打折扣。
在总研究人群中,我们发现BRAF V600E突变既不能影响DFS,也不能影响OS,但是在MSS亚组中我们观测到了该突变对DFS和OS的负面影响。最近,NCCTG NO147的试验的数据显示多变量分析中BRAF V600E突变显著与较短的DFS有关(HR,1.37[95%CI,1.08-1.70];P=.009)。但是,BRAF V600E突变的不利影响仅限于那些基于MMR状态分层的MSS肿瘤患者。根据MMR状态调整BRAF的预后价值更精确地鉴别具有更差临床结局的III期结肠癌患者似乎非常重要。随机辅助试验的回顾性分析显示BRAF V600E突变独立与较短的OS有关但与DFS或无复发存活无关。但是,将MMR状态纳入这些研究时,MSI治疗患者中BRAF V600E的较差的预后价值变得更弱。实际上,MSI/BRAF野生型患者拥有最好的预后,但是MSS/BRAF V600E亚组的预后最差。MSS/BRAF野生型或MSI/BRAF V600E突变肿瘤患者的存活期适中。
在这里我们发现BRAF V600E突变显著与MSI肿瘤患者较长的DFS有关但与较长的OS无关。这表明接受FOLFOX联合或不联合西妥昔单抗辅助化疗治疗的MSI患者中BRAF V600E的预后影响可能间接与CIMP表型有关。实际上,描述为MSI、突变BRAF V600E和CIMP的肿瘤粗在相当大的重叠。存在BRAF V600E和MSI表型的肿瘤仅仅会因为CIMP(与MLH1启动子的甲基化有关)发生。接受氟尿嘧啶辅助化疗的患者中,CIMP表型的预后价值存在争议。据我们所知,仅有1个回顾性研究同时评估了MMR和CIMP状态对接受FOLFOX辅助化疗的III期结肠癌患者的预后影响,该研究显示与MSI/CIMP阴性肿瘤状态相比,MSI/CIMP阳性肿瘤状态与较差的DFS有关。但是,在MSI/CIMP阳性亚组分析中,与其他基因位点存在甲基化的患者相比,MLH1存在甲基化的患者的DFS较长。
我们发现总研究人群中,KRAS突变与较短的DFS和OS定义的存活期有关联。MMR状态的分层显示这种影响被限制在MSS亚组中,但是MSI亚组中KRAS的状态不能造成影响。大型人群和辅助试验的回顾性分析已经报告了关于KRAS外显子2突变自相矛盾的预后价值。3个随机辅助试验(CKVO90-11、CALGB89803和PETACC-3)的回顾性分析证明KRAS密码子12和13与II期和III期结肠癌不存在任何的关联。相反,包括在NCCTG NO147研究中的III期结肠癌患者数据的多变量分析显示密码子12或13其中之一的KRAS突变独立与较差的DFS有关。最近,参与PETACC-8试验的患者的数据显示KRAS密码子12和13突变都仅与远端肿瘤患者的预后有关。我们在这里报告KRAS突变与MSS肿瘤患者较差的结局有关,仅能代表大约90%的III期结肠癌患者的状况。由于MSS肿瘤通常更频繁地发生在远端,多以这与我们先前的报告一致,但是MSI肿瘤主要位于近端。缺乏基于MMR肿瘤状态的分层可能,至少能部分解释先前发表的研究中KRAS突变预后价值相互矛盾的原因。
在包括突变的KRAS的转移CRC的随机研究中,与单独基于奥沙利铂的化疗相比,使用奥沙利铂化疗结合表皮生长因子抑制剂(西妥昔单抗和帕尼单抗)进行化疗的存活期更短,但基于伊立替康的化疗则不然。在我们的研究中,西妥昔单抗结合奥沙利铂化疗不会使存在突变的KRAS肿瘤的III期结肠癌患者的临床结局发生恶化。需要对KRAS/NRAS外显子2、3和4以及复发后存活期和复发后接受的治疗进行完整评估进而进一步进行分析来更好地阐明在辅助治疗背景下KRAS突变的真实预测价值。
我们的研究的优势在于包括了对来自目前随机试验中使用标准FOLFOX辅助化疗治疗的患者的肿瘤瘤块生物标志物分析。由于临床和病理学特征没有明显的统计学差异,目前的研究人群是整个PETACC-8人群的代表。这个大型研究可以让我们根据MMR状态分析KRAS和BRAF V600E突变的预后影响。研究的局限性包括缺乏单独使用氟尿嘧啶治疗的患者的数据,这让我们难以分析MMR状态对奥沙利铂辅助化疗反应的预测价值。MSI和MSS小组中存在突变KRAS治疗的患者比例低于预期,PETACC-8试验资格标准的修正进一步限制了随机分配KRAS野生型肿瘤患者的可能。我们也认识到在使用FOLFOX联合或不联合西妥昔单抗疗法治疗结肠癌的患者的临床结局中,缺乏对激活热点突变KRAS/NRAS我外显子2、3和4的评估造成了研究固有的局限性。实际上最近的随机研究数据表明存在RAS野生型肿瘤的CRC转移患者能够因在化疗中增加表皮生长因子抑制剂(帕尼单抗或西妥昔单抗)显著延长存活期,但是存在RAS肿瘤突变的患者则不能因此受益。最后我们假设CIMP状态对于存在BRAF V600E突变的MSI肿瘤患者的良好预后可能发挥重要作用,应该仔细理解CIMP的状态的这种作用,因为患者数量少且缺乏肿瘤的CIMP图谱。这些结果需要来自使用FOLFOX疗法的大型阶段III辅助试验的综合数据进行确认。
结 论
此次针对使用FOLFOX辅助化疗治疗的III期结肠癌患者的大型分析显示应该在未来设计KRAS和BRAF V600E突变的研究中纳入MMR状态。BRAF V6000E和KRAS外显子2突变独立于MSS肿瘤患者较短的DFS和OS有关。相反,MSI肿瘤患者中,KRAS突变没有预后价值,但是BRAF V600E突变则与较长的存活期有关。
(参考文献略)
(摘自《Jama Oncology》,版权归其所有,仅供内部参考)
编译:张凯
审校:王小茜




